初診の方06-6281-9000
再診の方06-6281-3788(初診電話が繋がらない場合はこちらへ)
事務局(患者様以外の方):06-6281-8801遅刻連絡住所変更はこちらから
月・火・木・金18時30分まで水・土16時まで祝15時まで
HABITUAL ABORTION
不育症について
- トップページ
- 不妊原因と合併症について
- 不育症について
不育症について
流産という経験は、妊娠した女性はもちろんその家族にとっても非常に悲しく、辛い経験です。しかし、年齢にもよりますが妊娠した人の10〜15%は流産となり、決して珍しいことではありません。妊娠初期の流産の原因の大部分は受精卵の偶発的な染色体異常とされており、年齢と共に流産の頻度は高くなります。2回以上の流産や死産の経験がある場合を不育症といい、厚生労働科学研究班により「妊娠はするけれど2回以上の流産・死産もしくは生後1週間以内に死亡する早期新生児死亡によって児が得られない場合」と定義されています。(現在のところ、日本産科婦人科学会の定義では、妊娠反応が陽性になった後、子宮内に胎嚢を確認する前に流産となる、生化学的妊娠は流産回数に含めないことになっています。)
流産を繰り返す場合には、夫婦いずれかが流産の「リスク因子」を有することがあります。この「リスク因子」を検査によって見つけ出すことができれば適切な治療や対処ができるようになります。
「リスク因子」には、夫婦染色体異常、子宮形態異常、内分泌異常、凝固異常などがあります。
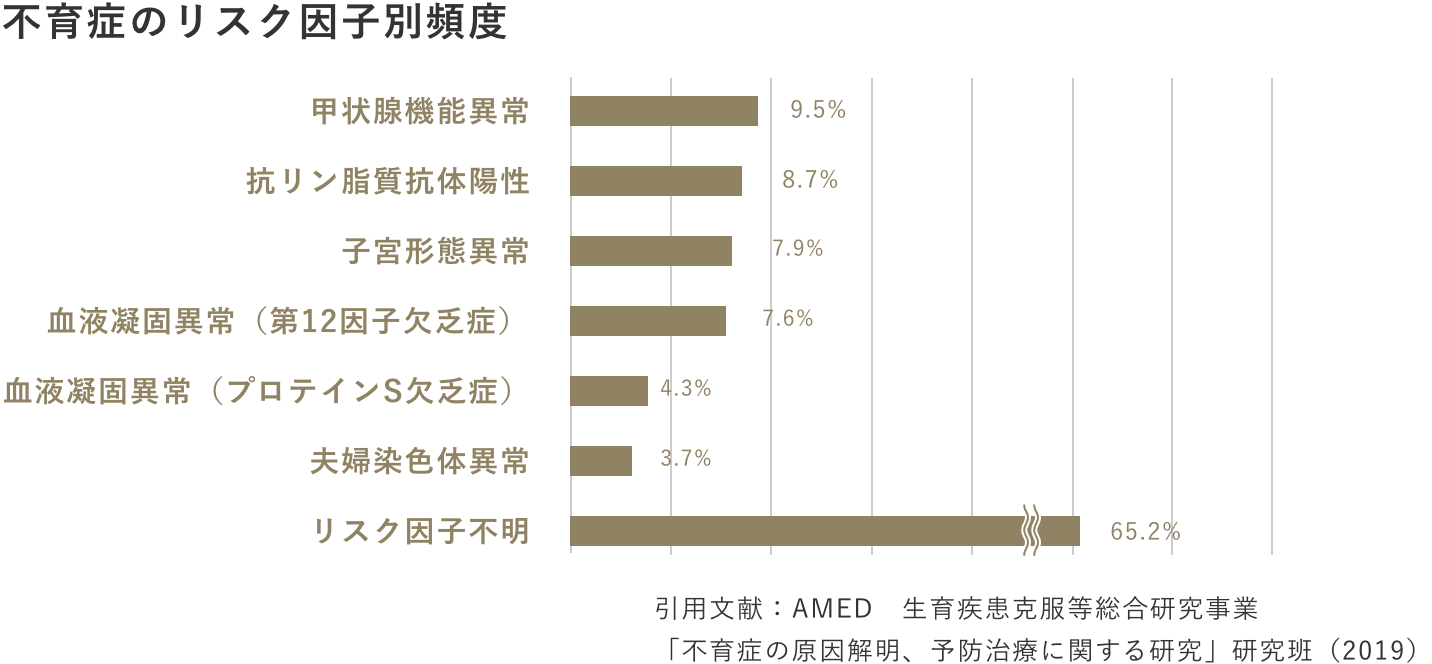
図のように、不育症のリスク因子の頻度は子宮形態異常7.9%、甲状腺機能異常9.5%、夫婦いずれかの染色体異常3.7%、抗リン脂質抗体症候群8.7%、第Ⅻ因子欠乏症7.6%、プロテインS欠乏症4.3%、残りの65.2%はリスク因子不明の流産でした。
また、流産の際の胎児染色体異常の頻度は60-80%とも言われているので、リスク因子不明の流産の大半は偶発的流産と考えられます。
これらのリスク因子に対する検査は2〜3回以上流産を繰り返す場合に勧められますが、1回の流産でも妊娠10週以降の流産の場合や死産、早期新生児死亡の場合は母体の要因が大きくなるとされているため検査をする意義はあると考えられています。
不育症の検査は臨床的エビデンスから段階分けされており推奨検査、選択的検査、研究的検査、非推奨検査の4つがあり、これらのうちから患者様に応じた検査を提案させていただいています。
それぞれのリスク因子の説明
夫婦染色体異常
私たちは通常23対、46本の染色体を持っています。この染色体の構造異常が原因で不妊や不育症になることがあります。
2回以上の流産を繰り返し、流産胎児の染色体分析で不均衡型転座などが検出された場合には、夫婦どちらかに染色体構造異常がある可能性があります。その場合夫婦の染色体検査の適応となりますが、実施にあたっては倫理面、夫婦関係などに配慮して慎重に行われる必要があります。流産や不育症の原因と考えられる染色体異常が見つかった場合着床前診断という選択肢があります。着床前診断についての詳しい情報は着床前診断(PGT-A,PGT-SR)をご参照ください。
内分泌異常
内分泌異常には甲状腺機能亢進・低下症、糖尿病、高プロラクチン血症などが含まれます。
最も多いのが甲状腺機能異常で20代から40代の女性に多く見られます。甲状腺機能亢進症も低下症もいずれも不育症のリスク因子になることが知られています。また、糖尿病による高血糖は流産率、先天奇形の発症率を上昇させます。
血液検査でこれらの異常が見つかった場合は、内科医と連携して、服薬や食事療法で機能を良好な状態にして妊娠する必要があります。
子宮形態異常
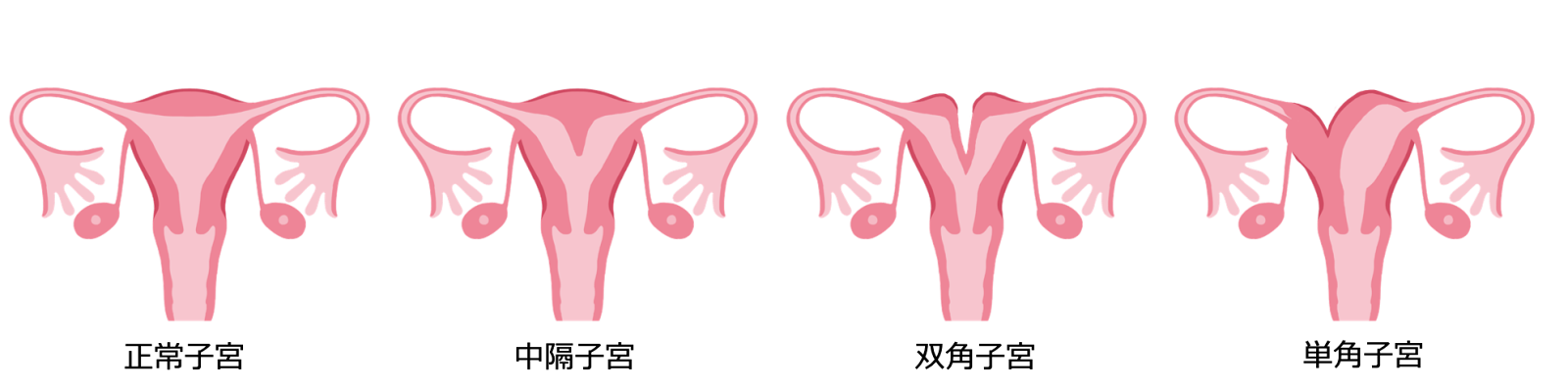
子宮形態異常には様々なタイプがありますが、中隔子宮、双角子宮など子宮の形態異常がある場合は着床の障害になったり、胎児や胎盤を圧迫して流・早産になることがあると考えられています。
子宮形態検査としては、子宮卵管造影検査(HSG: hysterosalpingography) 、3D経膣超音波検査、MRIなどが利用されています。
不育症の原因として中隔子宮が考えられる症例には治療の選択肢として子宮切除術があります。しかし有用性については非治療群を対象としたランダム化比較試験が存在しないため、それぞれの患者様の背景などを考慮して手術よりも優先すべき治療はないか、手術が本当に必要かなど、総合的、専門的に判断する必要があります。双角子宮など中隔子宮以外の先天性子宮奇形に対して外科的治療は推奨されません。
凝固異常
抗リン脂質抗体症候群、プロテインS欠乏症、プロテインC欠乏症、第Ⅻ因子欠乏症などの一部では血栓症などのより流産・死産を繰り返すことがあります。
これらの凝固異常のリスク因子のうち、抗リン脂質抗体症候群に対する検査は不育症のリスク因子として十分な科学的根拠の認められる「不育症一次検査」に含まれますが、その他のプロテインS活性、プロテインC活性、抗フォスファチジルエタノールアミン(PE)抗体、第Ⅻ因子活性は、不育症との関連が示唆されている検査ですが、不育症のリスク因子として確実な科学的根拠があるという段階には至っておらず、「選択的検査」となります。
抗リン脂質抗体症候群は、抗カルジオリピンIgG抗体、抗カルジオリピンIgM抗体、抗カルジオリピンβ2GPI抗体、ループスアンチコアグラント検査のうちいずれか1つ以上が、12週以上の間隔をあけて繰り返して陽性の場合に診断されます。その場合には低用量アスピリンとヘパリンの併用療法について有効性を示す科学的根拠があります。
上記の「選択的検査」についても、プロテインS欠乏症で妊娠10週までの初期流産を繰り返した場合、
低用量アスピリン療法を行った生児獲得率が無治療での生児獲得率より統計学的な有意差をもって高いというデータもあり、プロテインS欠乏症、プロテインC欠乏症に関してはこの状況を踏まえた上で治療の適応を検討することになります。
リスク因子が特定できない場合
上記一次検査、選択的検査によっても原因が特定できない場合は偶発的な胎児の染色体異常による流産の繰り返しである可能性が考えられます。流産の絨毛の一部を流死産胎児染色体検査(G分染法)に提出することで、流産の原因が胎児染色体の異常かどうかを調べることができます。詳しい情報はPOC検査をご参照ください。
また研究的検査については当院では末梢血NK活性、ネオ・セルフ抗体などを調べることが可能です。これらは研究段階の検査ですが、標準的な検査では特定できない原因の同定し治療をすることが可能になる場合があります。
参考文献:
1)国立研究開発法人 日本医療研究開発機構委 託事業 成育疾患克服等総合研究事業 「不育症の原因解明、予防治療に関する研究」研究班 AMED研究 不育症の原因解明、予防治療 に関する研究を基にした不育症管理に関する提言 2019
2)生殖医療の必修知識 P467-512
春木レディースクリニックに
ご相談ください
春木レディースクリニックに ご相談ください
初診の方06-6281-9000
再診の方06-6281-3788
(初診電話が繋がらない場合はこちらへ)
事務局(患者様以外の方):06-6281-8801
月・火・木・金18時30分まで
水・土16時まで
祝
15時まで



